Artykuł sponsorowany
Rehabilitacja – kluczowe etapy, cele i znaczenie w leczeniu urazów
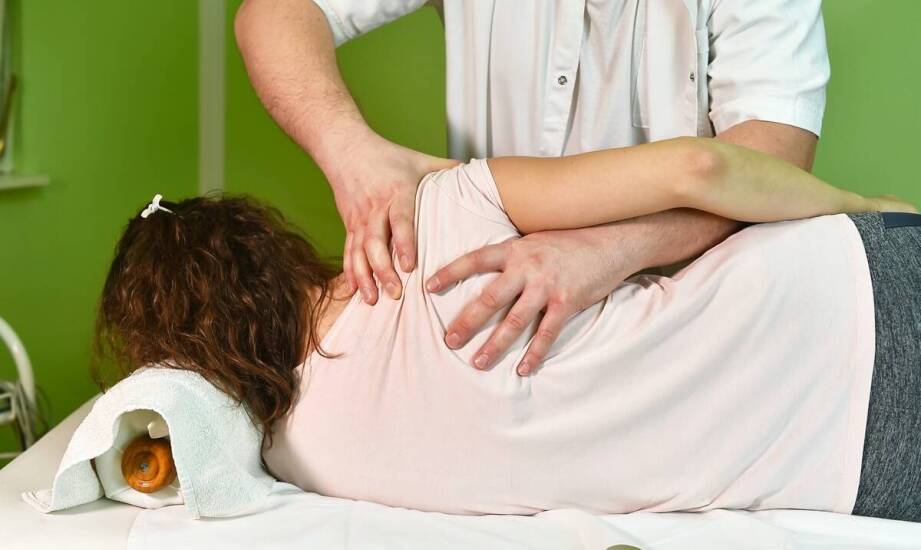
- Etapy rehabilitacji po urazie – od bólu do pełnej sprawności
- Najważniejsze cele rehabilitacji – nie tylko brak bólu
- Ocena stanu zdrowia – fundament dobrego planu
- Metody terapeutyczne, które przyspieszają regenerację
- Czas trwania, intensywność i częstotliwość terapii
- Jak wygląda dobrze zaplanowana ścieżka rehabilitacji?
- Profilaktyka nawrotów i powrót do aktywności
- Praktyczne wskazówki dla pacjenta – co robić, by szybciej wrócić do formy?
- Kiedy skorzystać z profesjonalnej pomocy i gdzie jej szukać?
Rehabilitacja po urazie zaczyna się od szybkiej oceny stanu zdrowia i prowadzi przez jasno określone etapy: od redukcji bólu, przez stopniowe przywracanie ruchu i siły, aż po pełny powrót do aktywności bez nawrotów. Kluczem są: indywidualny plan, odpowiednia intensywność terapii oraz spójność metod fizjoterapeutycznych. Poniżej znajdziesz przejrzony, kompletny przewodnik po kluczowych fazach, celach i praktycznych zasadach skutecznej terapii.
Etapy rehabilitacji po urazie – od bólu do pełnej sprawności
Faza ostra (pierwsze dni): priorytetem jest zmniejszenie bólu i obrzęku. Stosuje się ochronę miejsca urazu, modyfikację aktywności, zimnolecznictwo i delikatne techniki przeciwbólowe. Fizjoterapeuta wprowadza edukację dotyczącą bezpiecznych pozycji i ruchów, by nie nasilać dolegliwości.
Faza podostra (1–3 tygodnie): skupiamy się na odzyskiwaniu zakresu ruchu. Pojawiają się mobilizacje stawowe, rozciąganie tkanek miękkich, ćwiczenia aktywne w bezbolesnym zakresie i nauka prawidłowych wzorców ruchowych. Na tym etapie wdraża się też łagodną pracę nad stabilizacją.
Faza odbudowy siły (3–6 tygodni): rośnie obciążenie – wprowadzamy ćwiczenia siłowe, oporowe i wytrzymałościowe. Kontrolujemy jakość ruchu, progresję ciężaru i objętość. Pojawiają się ćwiczenia proprioceptywne i trening stabilizacji centralnej, aby zapewnić kontrolę nad stawami.
Faza powrotu do pełnej aktywności (końcowy etap): trening staje się funkcjonalny i specyficzny dla aktywności pacjenta (praca, sport, obowiązki domowe). Realizujemy profilaktykę nawrotów: edukacja obciążeniowa, ergonomia, plan podtrzymujący oraz testy powrotu do aktywności.
Najważniejsze cele rehabilitacji – nie tylko brak bólu
Podstawowym celem jest przywrócenie sprawności fizycznej, psychicznej i społecznej. Obejmuje to redukcję bólu, odzyskanie ruchomości, siły i koordynacji, ale także powrót do ról życiowych: pracy, sportu i codziennych aktywności bez lęku przed nawrotem.
Skuteczny program uwzględnia cele SMART: konkretne, mierzalne, osiągalne, istotne i określone w czasie. Przykład: „Za 4 tygodnie przejdę 5 km bez bólu powyżej 2/10 i wykonam 3 serie po 12 przysiadów bez kompensacji”.
Ocena stanu zdrowia – fundament dobrego planu
Znaczenie oceny stanu zdrowia jest kluczowe: dokładny wywiad, testy funkcjonalne i analiza wzorców ruchu pozwalają określić ograniczenia i ryzyko. Na tej podstawie powstaje indywidualny plan rehabilitacji, który definiuje priorytety, tempo progresji i bezpieczny zakres obciążeń.
W bardziej złożonych przypadkach warto włączyć podejście interdyscyplinarne: konsultację z lekarzem, neurologiem czy terapeutą zajęciowym, by przyspieszyć powrót do sprawności i ograniczyć ryzyko powikłań.
Metody terapeutyczne, które przyspieszają regenerację
Fizjoterapia i kinezyterapia: ćwiczenia aktywne, wzmacnianie, mobilizacja tkanek, trening równowagi i koordynacji. To trzon procesu – bez aktywności trudno o trwały efekt.
Fizykoterapia (np. laser, ultradźwięki): wspiera gojenie tkanek i zmniejsza ból, szczególnie we wczesnych fazach, stanowiąc uzupełnienie ćwiczeń, a nie zamiennik ruchu.
Kinesiotaping i taping sztywny: może ograniczyć ból, wspomóc stabilizację i świadomość ustawienia stawu, co ułatwia naukę poprawnych wzorców ruchowych.
Ćwiczenia proprioceptywne: niezbędne po urazach staw�ów, ścięgien i więzadeł; poprawiają kontrolę nerwowo-mięśniową, co realnie zmniejsza ryzyko nawrotu urazu.
Czas trwania, intensywność i częstotliwość terapii
Standardowo pełny proces trwa 4–8 tygodni, ale przy cięższych urazach konieczne są miesiące pracy. Najczęściej plan zakłada 2–3 sesje tygodniowo w pierwszej fazie, a następnie stopniowe przejście do większej pracy własnej i wizyt kontrolnych. Kluczowa jest systematyczność oraz jasna progresja.
W praktyce oznacza to: intensywną opiekę na początku, precyzyjnie rozpisane zadania domowe, a w kolejnych tygodniach – kontrolę jakości ruchu i dostosowanie obciążeń do reakcji tkanek.
Jak wygląda dobrze zaplanowana ścieżka rehabilitacji?
Rozmowa startowa: „Co jest celem na najbliższe 2 tygodnie?” – „Chcę chodzić bez utykania”. Terapeuta planuje mikrocele: zmniejszenie obrzęku, poprawę zakresu zgięcia o 10°, naukę prawidłowego chodu. Po tygodniu obiektywnie mierzymy postęp: ból w skali NRS, zakres ruchu, jakość chodu i tolerancję obciążenia.
Po ustąpieniu ostrego bólu priorytetem stają się wzorce funkcjonalne: przysiad bez kompensacji, stabilizacja miednicy w chodu, bezbolesne przenoszenie ciężarów. Przed powrotem do sportu pacjent przechodzi testy skoczności, siły względnej i kontroli rotacyjnej.
Profilaktyka nawrotów i powrót do aktywności
Priorytetem w końcowej fazie jest trening funkcjonalny i profilaktyka: edukacja obciążeniowa, plan ćwiczeń podtrzymujących 2–3 razy w tygodniu oraz ergonomia pracy. Pacjent dostaje jasne „czerwone flagi” (np. nasilający się ból, obrzęk, utykanie) i instrukcję kontaktu z terapeutą w razie pogorszenia.
Długofalowo najlepiej działa prosta zasada: „wracaj do aktywności stopniowo, monitoruj objawy, zwiększaj obciążenia co 7–10 dni tylko wtedy, gdy ciało dobrze toleruje poprzedni poziom”.
Praktyczne wskazówki dla pacjenta – co robić, by szybciej wrócić do formy?
- Chłodź i odciążaj w fazie ostrej, ale nie unikaj całkowicie ruchu – wykonuj bezbolesne aktywacje.
- Notuj ból i obrzęk po treningu; jeśli następnego dnia objawy rosną, zmniejsz intensywność o 10–20%.
- Stawiaj na jakość ruchu; jedna seria wykonana technicznie lepiej działająca niż trzy byle jakie.
- Łącz ćwiczenia siłowe z propriocepcją: np. wykroki na niestabilnym podłożu pod koniec odbudowy siły.
- Dbaj o sen i żywienie – regeneracja tkanek wymaga energii i białka.
Kiedy skorzystać z profesjonalnej pomocy i gdzie jej szukać?
Zgłoś się do fizjoterapeuty, jeśli ból nie maleje w ciągu 7–10 dni, pojawia się niestabilność stawu, drętwienie lub znaczne ograniczenie ruchu. Lokalna, doświadczona praktyka zapewni ocenę, plan i prowadzenie przez wszystkie etapy terapii.
Jeśli potrzebujesz kompleksowego wsparcia – fizjoterapii, kinezyterapii, masaży i konsultacji – sprawdź ofertę: Rehabilitacja . Indywidualna ścieżka, jasno określone cele i regularne monitorowanie postępów przyspieszą Twój powrót do aktywności.
Polecane artykuły

Zasady dobrego ogrodnika
Piękny, zadbany ogród to marzenie każdego kto ma kawałek przestrzeni do zagospodarowania. Realizacja takiego zadania dziś nie jest sprawą niemożliwą. Wszyscy, którzy pragną konkretnych rozwiązań mogą je zrealizować samodzielnie, przy ciężkiej pracy i zaangażowaniu. Aby jednak osiągnąć najlepszy efe

Paramedyczny makijaż permanentny
Czasami na skórze, w widocznych miejscach, pojawiają się takie niedoskonałości, które skutecznie utrudniają ci konieczne życie. Takie uprzykrzanie codzienności wcale nie musi być skrajne – wystarczy, że sam czujesz się źle w swoim ciele, aby nie móc do końca normalnie i szczęśliwie funkcjonować. J